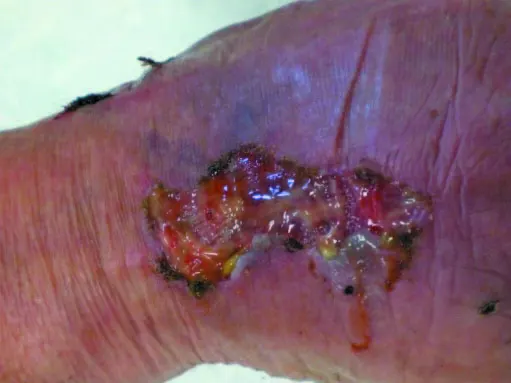
D’où vient la plaie du pied diabétique ?
Le diabète n’entraîne pas seulement un déséquilibre glycémique. Il occasionne également deux phénomènes qui augmentent les risques d’apparition d’une plaie du pied diabétique :
- Une atteinte des nerfs distaux au niveau des membres inférieurs avec notamment une perte de sensibilité. En conséquence, les patients ne se rendent compte que rarement de la plaie qui les affecte (plaie neuropathique).
- Une obstruction des artères, et finalement, un afflux sanguin insuffisant (plaie ischémique).
Trois fois sur quatre, l’apparition de la plaie du pied diabétique est liée au port de chaussures mal adaptées, à une blessure découlant de la coupe des ongles du pied, à une brûlure/ un échauffement ou la présence sous le pied d’une fissure / d’une crevasse.
De plus, plus une plaie reste ouverte longtemps, plus le risque d’infection augmente. Celle-ci peut conduire, dans les cas extrêmes, à des amputations dues aux complications.
Qu’est-ce que la plaie du pied diabétique ?
Occasionnée par une lésion initialement mineure (de la simple coupure au frottement dû à des chaussures inadaptées), la plaie du pied diabétique peut prendre trois formes :
La plaie neuropathique : Apparaissant au niveau des orteils ou sous la voûte plantaire « mal perforant plantaire », en regard d’une articulation du pied, cette plaie débute par un durillon/cor. Elle s’accompagne d’une perte de sensibilité (douleur/chaleur), présente des bords francs et la peau est sèche. Le diabète entraîne en effet une neuropathie qui touche les nerfs sensitifs et moteurs, et fragilise les extrémités des membres inférieurs. De ce fait, le pied du patient se déforme et ses ongles se recourbent tels des griffes. L’atteinte neuropathique créer une perte de sensation au niveau du pied qui peut même empêcher le patient de se rendre compte qu’il a une plaie, celle-ci pouvant ensuite rapidement s’infecter, voir nécessiter une amputation.
La plaie ischémique : Elle est liée à un défaut d’irrigation. Elle apparaît la plupart du temps à l’extrémité des orteils, sur le talon ou au bord du pied. La peau se fragilise, est pâle ou bleutée ; le pied est froid et douloureux, parcouru par des sensations de brûlure ou de démangeaisons. Jaune, rouge, rose – ou noire si elle est nécrosée -, la plaie peut prendre différentes couleurs selon son stade d’avancement.
La plaie neuro-ischémique : Elle est liée à une neuropathie associée à une ischémie. La plaie survient en bordure du pied ou au bout des orteils, voire sous les ongles du pied. Le premier signe est généralement une bulle, comme une ampoule née d’une friction répétée du pied dans une chaussure trop serrée ou trop étroite.
Chez l’adulte, un pied infecté est susceptible de venir se surajouter à la plaie. En effet, la plaie ouverte, est sujette à l’invasion de bactéries. Les plaies des pieds diabétiques font ainsi du diabète la 1ère cause d’amputations mineures dans le monde(3).
Comment prévenir les risques d’ulcération des plaies diabétiques ?
La gravité de l’atteinte podologique nécessite des efforts de prévention qui doivent être ciblés en fonction du risque. La Haute Autorité de Santé (HAS)(4) a donc défini une gradation du risque podologique afin que la prise en charge par les services de santé publique soit adaptée. L’évaluation du pied permet de grader le niveau de risque de celui-ci selon la classification suivante :
Grade 0 : pas de neuropathie sensitive
Le grade 0 du risque podologique signifie qu’il n’y a pas de perte de sensibilité au niveau des pieds. Ainsi, le risque est le même que dans la population générale. C’est la situation la plus fréquente. Il convient de suivre les règles d’hygiène courantes, comme avoir un chaussage adapté et non traumatisant, ou encore d’éviter les macérations (séchage soigneux des pieds et éviter le port de chaussettes synthétiques) et les soins traumatiques (ex : utilisation d’un bistouri). Et surtout, il faut équilibrer au mieux son diabète et contrôler d’éventuels facteurs de risque (ex : le tabac, l’hypertension artérielle, le cholestérol…).
Grade 1 : neuropathie sensitive isolée
La sensation du pied est affectée, sans autres complications.
En plus des recommandations valables pour le grade 0, vous pouvez suivre les conseils suivants :
Si l’atteinte est très douloureuse ou gênante : en parler avec votre médecin. En plus de l’équilibre glycémique, certains médicaments peuvent la soulager.
Si l’atteinte correspond à une perte des sensations : vous devez – vous-même ou une personne de votre entourage – inspecter quotidiennement vos pieds. Cela vous permettra de détecter des plaies qui passeraient inaperçues. En cas de lésion, il est impératif de consulter au plus vite, même en l’absence de douleur.
De plus, Il faut faire particulièrement attention à ne pas traumatiser son pied par des soins trop agressifs et/ou corrosifs, par le port de chaussures traumatisantes, ou en marchant pieds nus…. Si vos pieds sont très secs, appliquez une crème hydratante quotidiennement. Et bien entendu, veillez à contrôler au mieux votre diabète pour éviter que la neuropathie ne s’aggrave.
Grade 2 : neuropathie sensitive associée à une artériopathie des membres inférieurs et/ou à une déformation du pied
A ce grade, la perte de sensibilité au niveau du pied est associée à une artériopathie des membres inférieurs (diagnostiquée par un bilan vasculaire) et/ou à une déformation du pied (liée à la diminution de la sensibilité ou à l’âge). En cas d’atteinte artérielle, une revascularisation peut être indispensable.
Grade 3 : antécédent d’ulcération ou d’amputation.
Ces pieds très à risque (grade 2 et grade 3) nécessitent à la fois une vigilance accrue de votre part et/ou de celle de votre entourage, mais aussi des mesures de prévention actives des plaies. Les pédicures ou les infirmiers vont retirer l’hyperkératose (la corne). Des pédicures/podologues/orthésistes vont réaliser des orthèses ou des semelles pour corriger des points d’appui anormaux. Parfois, si votre pied est très déformé, vous devez même porter des chaussures faites sur-mesure. Les patients de grade podologique 2 et 3 doivent être suivis dans des centres spécialisés pour prévenir tout risque de plaie.


 UrgoStart
UrgoStart  UrgoStart
UrgoStart UrgoStart
UrgoStart  UrgoStart
UrgoStart  Urgo K2
Urgo K2  UrgoTul
UrgoTul  UrgoTul
UrgoTul  UrgoTul Ag
UrgoTul Ag 
 30 Août 2024
30 Août 2024 4 Minutes
4 Minutes